 病因
病因
病因:不明,可能与遗传、性别和环境因素有关。
1.遗传 在SSC的亲属中,有SSC或其他结缔组织显著高于无SSC者,其亲属中ANA 阳性率也高于对照人群。HLA相关研究中,与SSC有关的HLA-DR1、B8、DR3、DR5、C4A*QO均有报道,但尚有分歧。抗着丝点抗体(ACA)与HLA-DQBI*0501、*0301及*0402关系密切,而Scl-70抗体(抗局部异构酶I抗体)与HLA DQB*0301相关联。
2.性别 本病在育龄期女性中多见,推测雌激素可能参与其发病。
3.环境 部分患者在发病前有感染病史,如
急性扁桃体炎、
咽峡炎、鼻窦炎等。电子显微镜发现硬皮病的横纹肌和肾脏有病毒包涵体存在,但未获得公认。流行病学发现SSC发病率在金矿、煤矿及硅酸盐矿工中较多。但临床上绝大部分SSC患者并无此类职业史。
 发病机制
发病机制
发病机制:
1.血管病变 血管内皮细胞损伤是关键的一步,发生肿胀、增生,继之
血栓形成管腔狭窄,组织缺血,此外红细胞变形能力下降、血小板在胶原纤维凝聚、血浆纤维蛋白原及其他血浆蛋白升高引起血黏度升高使血流减少,内皮细胞缺氧后被激活。内皮细胞能分泌:①细胞因子:包括转化生长因子β(TGFβ)、血小板源性生长因子(PDGF)、白介素-6(IL-6)、白介素-1(IL-1)、血小板激活因子、G-CSF等;②细胞外基质和黏附蛋白:如Ⅲ、Ⅳ、Ⅴ型胶原、纤维连结蛋白及黏附因子等;③抗凝血因子:如抗凝血酶Ⅲ、蛋白S等;④血管活性蛋白:如内皮松弛因子、内皮依赖血管收缩因子、前列环素(PGI
2)、前列腺素E2等。SSC患者由于内皮细胞被活化,上述因子合成异常,引起成纤维细胞增殖,进一步加重内皮细胞的损伤。
2.胶原过程异常 已知PIGF、非血小板来源的生长因子、IL-1、FGF-β均能刺激成纤维细胞合成胶原。此外SSC血清的反应能使正常人成纤维细胞过度增殖,说明SSC血清中有异常的因子。真皮深部成纤维细胞自身活性的增强可能是胶原合成增多的另一个机制,例如从SSC患者皮肤分离的成纤维细胞体外培养,合成胶原、糖蛋白及纤维蛋白增多,甚至在传代15代后,合成的胶原纤维仍多于正常。
3.自身免疫学说 SSC常与自身免疫性结缔组织病如类风湿性关节炎、多发性肌炎、干燥综合征并存,因此认为本病是一种自身免疫病。随后在SSC血清中发现大量特异性抗体,这些抗体包括Scl-70抗体、ACA、抗核仁抗体(包括RNA多聚酶Ⅲ、U3RNA蛋白复合体、核仁4-65RNA、U2RNA蛋白复合物的抗体)、抗nRNP抗体、抗PM/SSC抗体、抗Jo-1抗体、抗SSA抗体、抗SSB抗体、抗KU抗体、还有抗Ⅰ型胶原、Ⅳ型胶原及层粘连蛋白(laminin)抗体等,另外患者血中还发现免疫复合物及IgMα2和IgMβ2的增高。这些抗体在临床诊断、疾病的分型和预后的判断均有重要的意义。细胞免疫异常有:①外周血抑制T细胞减少,T细胞总数减少;②淋巴细胞对植物血凝素反应异常;③分离的淋巴细胞能分泌使成纤维细胞活化的细胞因子;④部分患者自身白细胞皮试呈迟发型变态反应。
基于以上发现,现在认为该病是在一定遗传背景的基础上,持久的慢性感染或其他不明刺激使机体发生体液及细胞免疫异常,通过细胞因子、自身抗体、自由基及T细胞的细胞毒等作用使主要靶细胞及成纤维细胞激活,从而合成大量胶原纤维。
 临床表现
临床表现
临床表现:
(1)斑状硬斑病:最为常见,在面、颈、躯干及四肢均能见到,但以躯干最多见,通常为双侧,但不对称。开始为圆、椭圆形或不规则形淡红色水肿性发硬的损害,单发或多发,数周至数月后面积扩大的同时,中央变成淡黄色或象牙色,周围绕以淡红或淡紫色晕圈。表面光滑干燥,无毛发,出汗消失,质地如皮革样,偶尔见到水疱、大疱、毛细血管扩张出血。多数起病隐匿,病程缓慢,历经数年后,中央变软、色素减退呈现萎缩性瘢痕。
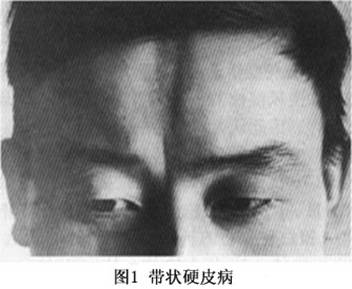
(2)带状或线状硬皮病:常见,儿童多发,沿单侧肢体、肋间神经、头皮或面额呈带状分布。病程与斑状硬斑病相似,也可以开始即为萎缩性,形成显著凹陷,尤其发生在头皮面额部,皮肤菲薄发硬,紧贴在颅骨上形成所谓“刀劈状”外观(图1)。跨关节的损害常常引起运动障碍。
(3)点滴状硬斑病:少见,在颈、肩、胸、臀及股部均可发现。损害小到绿豆,大致5分硬币,散在或群集分布、圆形、白色或象牙色,表面光滑发亮,中央凹陷,久之边缘有色素沉着。病程缓慢,可以相互融合或稳定不变。小损害可以自行消退。
(4)泛发性硬斑病:罕见,以30~40岁年龄组多见,80%发生在11~50岁,男女之比1∶3。主要累及躯干上部、乳房、腹部及臀,但可发生在身体的各部位,多从躯干开始。病程与斑状硬斑病相似,皮损广泛多无系统损害。约50%有关节痛,可以伴
腹痛、神经痛、
偏头痛和精神障碍,部分可以进展为系统性硬皮病。
2.系统性硬皮病
(1)前驱症状:以雷诺现象(Raynaud phenomenon)最为多见,据北京协和医院资料,85% SSC以雷诺现象为首发症状,大部分在雷诺现象5年后皮肤开始发硬。雷诺现象为手指端(足趾端)在遇冷、情绪变化后出现麻木感和顺序性颜色变化:苍白→发绀→红色。往往由开始的1个或少数指端渐渐发展至更多的手指(足趾)。早期为局部细小动脉痉挛,以后因血管内皮细胞肿胀而发生组织缺血,出现指(趾)溃疡、末节指骨坏死、吸收,最后发生残毁。可伴有不规则发热,关节痛、神经痛、食欲下降、体重减轻。
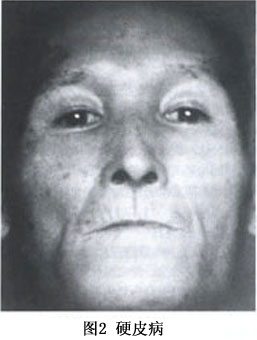
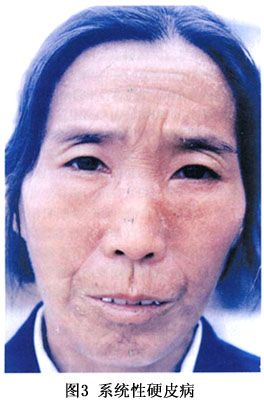
(2)皮肤改变:为本病标志,手及面部最易累及。依次经历水肿期、浸润期、萎缩期。在水肿期,病变多对称性由手指逐渐向肢体近端发展(图2,3),境界不清,手指呈腊肠样,手背关节呈非凹陷性肿胀,皮纹消失,肤色苍白或淡黄。数周或数月后进入浸润期,此时皮肤变得厚而硬,光亮如皮革状,不能移动。此期另一特征就是“面具脸”,表现为缺乏表情,皮纹减少;唇变薄收缩形成以唇为心的放射纹,出现张口困难;鼻端变小,鼻翼变软;在脸、唇及颈部见到较小蒲团状毛细血管扩张。5~10年后进入萎缩期,皮肤变软变薄,有如羊皮纸样,由于皮肤缺乏弹性,关节处的皮肤很容易出现溃疡。皮下软组织的钙化是此期常见并发症,多在手指端、膝、肘关节处,易形成溃疡。小的钙化易为X线所发现。
进一步将SSC分为弥漫皮肤型和局限皮肤型。前者皮损广泛,包括躯干、肢端和脸,雷诺现象发生到皮损出现时间较短(<1年),心、肺、肾、胃肠道损害多见,甲床毛细血管扩张少见,Scl-70抗体阳性,ACA多阴性;后者的雷诺现象持续时间长,皮损累及躯干少,钙化、毛细血管扩张、隐匿性
肺动脉高压多见,多有甲床毛细血管扩张,ACA阳性。本型中将具有皮下钙化(calcinosis)、雷诺现象(Raynaud phenomenon)、食管运动功能低下(esophagus hypomotility)、手指硬化(sclerodyctyly)和毛细血管扩张(telangiectasia)者称为CREST综合征。
(3)肌肉:常见肌无力、肌痛、少数为痉挛痛。20%~36%出现肌炎,有肌酸磷酸激酶和醛缩酶升高,早期50%肌电图异常(肌源性损害),40%肌活检改变(间质纤维变)。磁共振有助于早期诊断及活动性的评估。
(4)骨骼与关节:约70%有指(趾)骨吸收,远端指(趾)骨多见。严重时出现中节甚至近节指骨吸收,可有远端指间关节炎(注意与
痛风性关节炎鉴别)。颞颌区疼痛及咀嚼时摩擦样疼痛与下颔骨的吸收有关。关节痛在早期SSC患者并不少见,X线检查也不易与类风湿性关节炎相鉴别,特别是发生在手部者。X线下能见到关节周围骨质疏松、关节腔狭窄、关节面破坏。
3.内脏系统
(1)消化道:牙周间隙增宽,牙周膜增厚,部分患者牙根变尖。吞咽干食困难为常见主诉,但食管反流更常见,只是未引起患者注意而已(二者发生率为75%)。约40%造影有异常者并无症状,食管造影特点为蠕动及排空减慢,尤其是中下段常因张力减低而呈扩张状或僵硬状,因可以出现在皮损早期或无消化道症状者,故能协助早期诊断。胃和十二指肠扩张及蠕动下降发生率分别是6%和30%。出血主要发生在胃,与毛细血管扩张有关。约20%患者因小肠扩张及蠕动减慢,使食物滞留,细菌过度繁殖,引起消化吸收不良,出现
腹泻与消瘦。偶可见到小
肠梗阻、憩室。结肠的累及表现为
腹胀、
便秘和
腹泻交替。
(2)呼吸系统:无症状SSC患者中,40%有X线异常,70%有肺功能异常。X线以非特异性对称性间质纤维化最常见,多从下2/3肺野开始。肺功能以弥散功能及限制性通气功能障碍为主。呼吸困难是首发症状,其他少见,有咳嗽、发绀、杵状指、
气胸、胸膜炎、肺炎。并发
肺动脉高压时,预后差。
(3)心脏病变:休息时约50%患者有异常,包括阵发性心动过速、心房纤颤、
心房扑动、15%部分/完全房室传导阻滞。10%~15%发生心包炎、二尖瓣脱垂、心脏扩大、左室肥厚,因而出现呼吸困难、夜间阵发性呼吸困难、端坐呼吸、心悸及心前区疼痛。
(4)泌尿系统:肾衰是SSC死亡的主要原因,15%~20%的SSC患者出现肾衰,多在弥漫性皮肤型的早期(起病4年内)。临床表现有蛋白尿、镜下血尿、高血压、肌酐清除率下降、氮质血症等。部分患者呈
恶性高血压和(或)急忙性肾功能衰竭。偶尔因肾性高血压并发高血压脑病和
急性左心衰。
(5)中枢神经系统:发生率不足10%,多数无症状。三叉神经麻木、疼痛约占4%。早期为单侧,后期常呈双侧。腕管综合征、周围神经病、自主神经病等均可见到。
4.干燥综合征 口干、眼干比较常见,国外报道15%~20%患者唇腺活检时能见到干燥综合征的证据。
 诊断
诊断
诊断:为了便于比较和交流,SSC诊断目前多采用1980年美国风湿病协会(ARA)标准,具备主要标准者或次要标准中的两条者:
1.主要标准 有近端硬皮病,即手指和掌指关节或跖趾关节以上的任何部位皮肤有对称性变厚、变紧和浸润,可以累及全部肢体、脸、颈和躯干。
2.次要标准 ①指端硬化,硬皮改变仅限于手指;②指端有肿胀性瘢痕或指垫缺乏,指端因缺血而有凹陷或指垫组织的萎缩;③双肺底纤维化,并排除肺原发疾病引起者。
这一标准敏感性为97%,特异性为98%,误诊常发生在硅盐或氯化乙烯接触史的男性患者。临床和实验室与SSC十分相似。特别应注意有雷诺现象、面部色泽不匀的非凹陷性水肿、手指中节和末节皮肤变紧、表面略带光泽等早期改变,胃肠道早期X线改变和某些实验室指标有助于早期诊断。
3.中医病机和辨证
(1)中医认为,素因卫气营血不足,复受风寒,使血行不畅,血凝于肌肤;或因肺脾肾诸脏虚损,卫外不固,腠理不密,复感风寒之邪伤于血分,致荣卫行涩,经络阻隔,气血凝滞而发病。病机可概括气血不足,外感寒湿风邪,致使寒凝肌腠;日久耗伤精血,脏腑虚损,气血淤滞。
(2)中医辨证分型:
主证:皮肤呈斑块状或条索状,表面光亮,呈蜡黄色。局部变硬,萎缩,呈板样,色素加深或色素脱失。舌质淡,舌体胖嫩,边有齿痕,脉沉或迟。辨证属脾肺不足,兼感风寒湿之邪,经络阻隔,气血淤滞。
辨证:脾肺不足,外感风寒湿邪,经络阻隔,气血淤滞。
②系统性硬皮病:
主证:初起皮损为实质性水肿,以后萎缩、变硬,自觉乏力,畏寒,四肢末梢发凉,关节酸痛,甚而活动受限,口干舌燥,纳食减少,
吞咽困难,或
腹痛腹泻。严重者舌不能伸,呼吸困难,心慌气促。妇女患者月经涩少或停经现象。舌质淡,舌体胖嫩或边有齿痕。脉沉细而浮或沉紧,辨证属肺脾肾阴阳两虚,兼感风寒湿邪,气不化水,气血凝滞。
辨证:肺脾肾虚损,外感风寒湿邪,气血凝滞。
 治疗
治疗
治疗:目前尚未发现哪一种药物能改变该病的进程,因此对症疗十分重要。
1.生活指导 有雷诺现象的患者应戒烟,在寒冷季节注意保暖,禁用缩血管药物如β-受体阻滞剂、
麦角胺及拟交感活性胺类(包括麻黄碱类)。远离使用震动工具、接触氯化乙烯和硅盐的环境。快速的旋转前臂、抛物动作及将手放在热水中5~10min,可以使部分患者的雷诺现象终止或减轻。在温暖环境可以从事轻体力劳动,但应避免手部损伤。
2.局部处理
(1)使用保湿剂及止痒剂防止皮损部位干燥、瘙痒。
(2)
醋酸去炎松龙0.1~0.5ml注射(浓度5~10mg/ml),每3~4周1次,对部分水肿期皮损有效,一旦出现萎缩即停止。
(3)外用莫皮罗星(mupirocin)对雷诺现象并发指尖溃疡的患者有益。
(4)在溃疡周围使用抗生素及血管扩张剂如
硝酸甘油软膏能促进溃疡愈合。
3.系统治疗
(1)硬皮病治疗:
①青霉胺(penicillamine):能抑制纤维合成,对早期硬斑病、系统性硬皮病的皮肤及内脏损害有益(特别是肺累及者),但起效慢(长至18个月)。由250mg/d开始,缓慢增至750~1250mg/d,缓解后减量维持。不良反应发生率依次为胃肠道、肾损害及骨髓抑制,建议同时口服维生素B6 20mg/d。但也有无效的报道。
②免疫抑制剂:皮质类固醇仅用于肌炎、心包炎、顽固性关节炎、肺泡炎,合并LE时,要求剂量较大。目前缺乏皮质类固醇延缓病程及诱发肾衰的证据。有报道地塞米松冲击疗法能改善病情。硫唑嘌呤(azathioprine)有效率约30%。环孢素(cyclosporine)能改善皮肤的硬度,对内脏损害无效;苯丁酸氮芥(chlorambucil)口服无效。抗胸腺细胞抗体(antithymocyte globulin)无效。
③疗效有待于观察的方法:γ-干扰素,抗纤维化故宜早用,有严重的副作用,指(趾)梗死、肾衰。近来研究发现PUVA及PUVA1对斑状或线状硬皮病有效,据认为对皮肤作用比青霉胺有效。体外光化学疗法旨在控制T细胞的活性。
(2)雷诺现象:钙通道阻滞剂:能改善手指血流,是治疗雷诺现象的主要药物,应注意该药能加重食管反流及腹胀。硝苯地平(硝苯吡啶)最为常用,每天3次,每次10~20mg。还可用同类其他药物。
α-受体阻滞剂:能减轻血管痉挛发作的次数和程度,多用哌唑嗪(teazosin),每天3次,每次0.5mg,可加至1~2mg/次,还可以选用特拉唑嗪(lcrazosin)、多沙唑嗪。
伊洛前列素静脉注射能扩张血管并抑制血小板凝集,减轻雷诺现象发作次数、持续时间、缓解疼痛,促进溃疡的愈合。主要用于肢端有溃疡者,疗效还有待评价。
(3)肾病:应尽早使用血管紧张素转化酶抑制剂(ACEI),常用卡托普利(captopril),12.5~25mg/次,每天3次。
(4)肺病:尚无对SSC肺纤维化肯定有效的药物,有报道口服环磷酰胺每天100mg持续2年,能减轻肺部纤维化,改善肺功能。并发肺动脉高压者应使用扩血管药普萘洛尔(心得安)及卡托普利。
(5)胃肠道病:吞咽困难者少食多餐、以流质为主,反流明显者除姿势疗法外,黏膜保护剂有一定益处,反流性食管炎口服
奥美拉唑,胃排空减慢或腹胀者口服
西沙必利。
(6)循环系统:
米诺地尔(
敏乐啶)能控制恶性高血压,卡托普利能控制肾素增多的高血压。心脏病依不同的临床类型进行治疗。
(7)抗凝剂或降低黏度治疗:阿司匹林100~300mg/d或双嘧达莫(潘生丁)50~100mg/次,3~4次/d。己酮可可碱静脉滴注对急性缺血皮损有效。小分子量
肝素皮下注射或静脉滴注,应注意出凝血时间的检测。
(8)其他作用尚未肯定的非免疫抑制剂:秋水仙碱(colchicine)、阿米诺喹(氯苯乙烯喹)、苯妥英钠(phenytoin sodium)、氨基
苯甲酸钾(potassium aminobenzoate)、二甲基亚砜(dimethyl sulfoxide)、
磺胺嘧啶(sulfasalazine)、降钙素基因相关肽(calcitonin gene related peptide)及松弛素(relaxin)。
4.手术治疗 严重的雷诺现象上述方法无效者,颈部或指(趾)的交感神经切除术,但多数复发:皮肤钙沉积切除;自体脂肪移植已经用于线状或面部偏侧萎缩的治疗:定期淋巴引流对患肢水肿有效。
5.脉冲激光 已成功用于硬皮病毛细血管扩张的治疗。
6.理疗 被动及主动理疗对防止关节畸形及挛缩、维持关节运动及肌力非常重要。
7.自体干细胞移植 仅有个例报道。



 流行病学
流行病学
 病因
病因
 发病机制
发病机制
 临床表现
临床表现
 并发症
并发症
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防